
Con el apoyo técnico de Camila Gianella *
Al centro poblado de Los Ángeles de Alto Ipoki, situado en el distrito cafetalero de Río Negro, en Junín, llegan muy pocas unidades de transporte. Esa ruta no es atractiva para los transportistas por su baja población y dificultad en el acceso. Por eso, el tiempo de salida de los vehículos es indeterminado. La espera es un obstáculo cotidiano para los 192 habitantes de esta localidad —la mayoría de ellos dedicados a la agricultura—, pero en situaciones de emergencia, se transforma en una angustia tortuosa.
A Lucía Condori*, una madre y gestante de Alto Ipoki, esa espera le costó la vida. El 27 de abril de este año, la fiebre y unos intensos dolores de cabeza la habían mantenido en cama. Estaba en la semana 39 de embarazo y, como en las semanas previas le habían hecho un descarte de Covid-19, tanto ella como su esposo creyeron que aquellos signos anunciaban la llegada de su segunda hija. Sin embargo, con el correr de las horas, su estado de salud empezó a deteriorarse.
Por la mañana, las dificultades que tenía para respirar eran evidentes y Eduardo Castro*, su pareja, empezó a buscar ayuda. Conseguir que un auto llegue a su casa desde Pichanaki, un distrito ubicado a 60 kilómetros de distancia, para trasladarlos a un centro de salud era una proeza. “Ningún carro quería venir”, recuerda el agricultor de piña. Ante la desesperación, el hombre pensó en buscar ayuda donde sus vecinos más próximos, a 40 minutos de caminata, pero su hija de 12 años le suplicó, asustada, que no la dejara sola con su madre enferma. Entonces, Eduardo insistió al teléfono con distintos transportistas hasta que, cuatro horas después, uno de ellos llegó a recogerlos.
El 2021 ha sido el año con más muertes maternas de los últimos 12 años, 55% más que el 2019.
“Llegamos más o menos bien hasta Pichanaki. Allí busqué el hospital, pero no nos quisieron recibir, me dijeron que estaba lleno y me fui para [el hospital de] La Merced”, narró Eduardo a OjoPúblico. Por eso, su esposa tuvo que resistir un nuevo trayecto de dos horas hasta llegar al Hospital de La Merced, ubicado en el distrito de La Merced, en la provincia de Chanchamayo.
Lucía* ingresó de emergencia a este hospital el 29 de abril. Ahí le diagnosticaron Covid-19. Eduardo creyó que su esposa sería sometida a una cesárea, tratarían la enfermedad y saldrían los tres del hospital, una vez que ella se recuperase. “Ya tienes que comprar, me dijeron y me dieron una lista para comprar ropitas, todo. Cuando regresé, me dijeron que la bebe se puso mal y que estaba muerta”, relata el hombre. Su esposa tampoco resistió y falleció pocas horas después.
Como Lucía, otras 422 mujeres perdieron la vida este año en Perú, mientras atravesaban sus gestaciones o puerperios —nombre que recibe el periodo tras la culminación del embarazo—. Las muertes maternas, registradas hasta el 20 de noviembre, revelan que este 2021 será el año con más muertes de los últimos 12 años, con una proyección de un 7% más de estos decesos que el registrado en 2020: lo que equivale a alrededor de nueve muertes por semana. El año pasado se contabilizaron 439 casos, un 55% más que en 2019, el año previo a la pandemia.
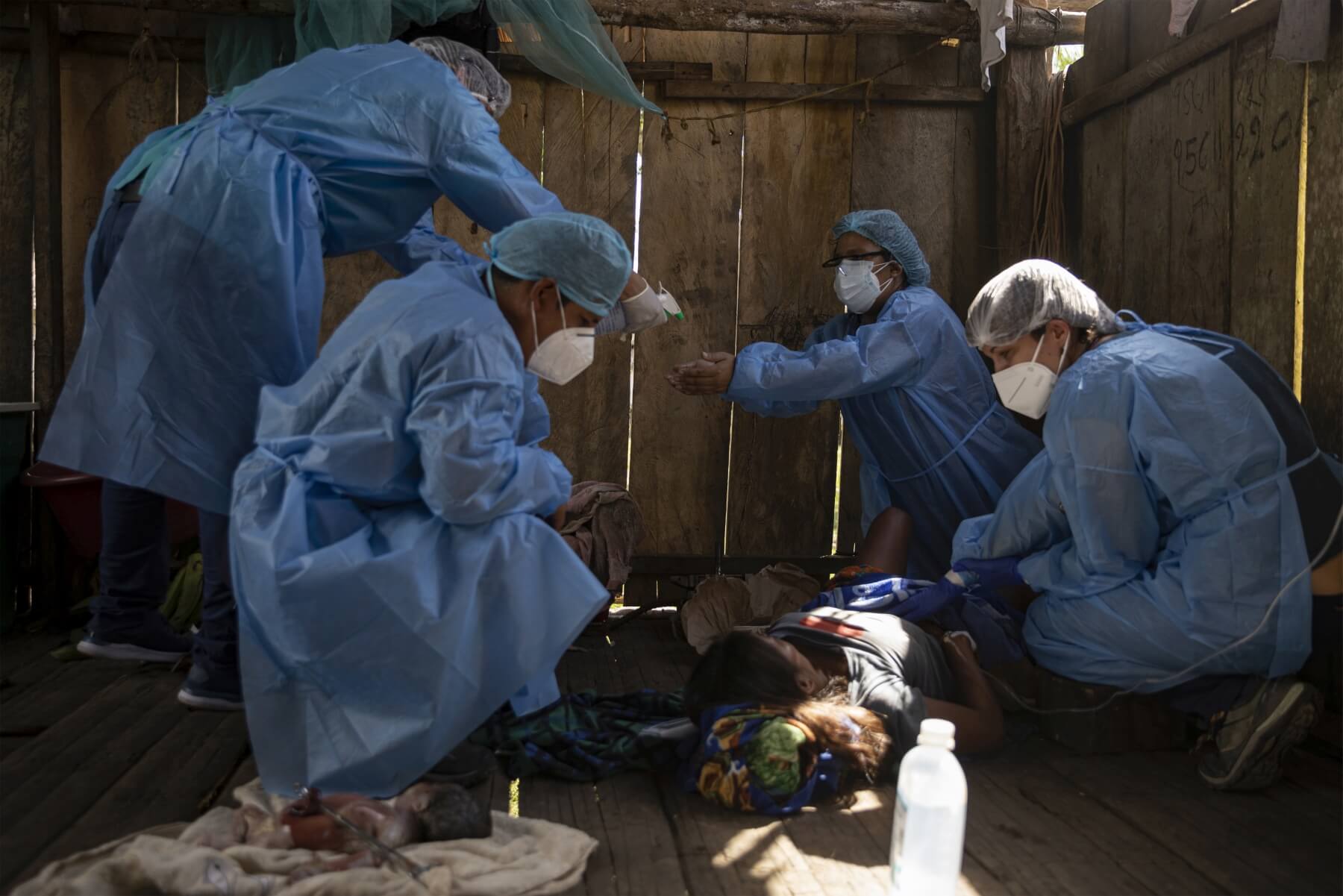
DISTANCIAS. “La salud materna ha estado y sigue estando invisibilizada, olvidada por parte de quienes toman las decisiones", dice la decana de obstetraz.
Foto: OjoPúblico / Ginebra Peña
En el primer año de pandemia, los 8.723 centros de salud de primer nivel suspendieron sus atenciones por consulta externa durante más de tres meses, desde el 16 de marzo hasta inicios de julio, en tanto implementaban la estrategia de teleconsulta en salud. Las unidades de cuidados intensivos (UCI) de los hospitales estuvieron colapsadas por pacientes Covid-19, un importante número de profesionales de la salud se acogió a licencias para prevenir los contagios, y otro grupo fue reasignado a áreas de atención para el nuevo coronavirus.
Entre tanto, cientos de miles de mujeres vivían sus gestaciones bajo la ansiedad y la incertidumbre por la falta de atención. A la espera de que, en las puertas de las postas de salud de sus barrios, apareciera un número de teléfono al que llamar o una hoja informativa con algún cronograma para sus teleconsultas.
“La salud materna ha estado y sigue estando invisibilizada, olvidada por parte de quienes toman las decisiones en nuestro sector. Esto ha traído como consecuencia que hayamos retrocedido a cifras de, aproximadamente, 10 o 20 años atrás”, explica a OjoPúblico la decana del Colegio de Obstetras, Margarita Pérez.
Complicaciones históricas en gestantes
Las instituciones de salud miden el bienestar de su población gestante y puérpera con el indicador de mortalidad materna (RMM) del país. Este cálculo vincula las muertes maternas ocurridas por causas obstétricas durante la gestación y hasta los 42 días del parto, con la tasa de nacidos vivos. Todo ello analizado bajo un mismo periodo de tiempo. En Perú, las alarmas se encendieron en 2020, cuando se registraron 95 muertes maternas por cada 100.000 nacidos vivos, un 45% más que en 2019, cuando la estadística fue de 62 RMM. El escenario de 2021 se muestra más desalentador aún: hasta noviembre, la RMM estableció 101 muertes maternas por cada 100 mil nacidos vivos.
La mortalidad materna es considerada como un problema grave en el mundo, no solo porque afecta a miles de mujeres, sino también a sus familias y comunidades. Por ello, las Naciones Unidas incluyó dentro de sus objetivos de desarrollo sostenible (ODS) al 2030, la meta de no superar las 70 muertes por cada 100.000 nacidos vivos por país. Si bien, hasta antes de la pandemia, el Perú se encontraba dentro de este espectro, guardaba aún una amplia distancia con niveles de países desarrollados como Francia o España, cuyas muertes maternas en 2017 se calculaban en razón de 8 y 4 por cada 100.000 nacidos vivos respectivamente.
Hasta antes de la pandemia, las causas de las muertes maternas en Perú fueron atribuidas, en su mayoría, a hemorragias obstétricas (29%) y trastornos hipertensivos (19%). Ambas son complicaciones históricas en las gestantes peruanas, pero los desenlaces fatales se pueden prevenir si se realiza una adecuada Atención Prenatal (APN). “Son complicaciones que se pueden evitar”, remarca Enrique Guevara, director del Instituto Materno Perinatal de Lima a OjoPúblico. Para eso, “el parto debe darse dentro de hospitales, con un adecuado control prenatal para prevenir o manejar la complicación oportunamente”, apuntó.
En 2020, la Covid-19 se convirtió en una de las causas más recurrentes de la mortalidad materna (15,9%) y ocupó el tercer lugar, por detrás de los trastornos hipertensivos (20,7%) y las hemorragias obstétricas (18,7%). El nuevo coronavirus fue diagnosticado ese año en 40.814 mujeres gestantes y puérperas, lo que representó un 5,3 % del total de esta población, según indicadores del Sistema de Vigilancia Epidemiológico del Ministerio de Salud (Minsa).
Este 2021 la pandemia está siendo aún más mortal para esta población. Hasta el tercer trimestre, la Covid-19 fue señalada por el Minsa como la primera causa de mortalidad materna (33,5 %), por encima de las hemorragias obstétricas (17,3 %) y los trastornos hipertensivos (12,5 %).
Las gestantes y puérperas peruanas se han venido enfrentando a las complicaciones del contagio con un sistema de salud precario. Al escaso número de especialistas en ginecoobstetricia, se suma una muy baja planificación para atender casos de mayor complejidad, como tener camas UCI diferenciadas en los hospitales. Algo que evitaría, por ejemplo, que una mujer deba esperar días hasta que una cama de esas características se libere.
Embarazos bajo la sombra del virus
Una semana antes de que Natalia Ruiz*, de 26 años, diera a luz a su tercera y última hija, unos fuertes dolores de cabeza, fiebre y escalofríos la mantuvieron en cama, en su natal Iquitos. Sentía que se ahogaba y, aunque las enfermeras del Centro de Salud del distrito de Nanay le habían diagnosticado Covid-19, se resistía a creer que la enfermedad se podría complicar. Esperaba que las hierbas medicinales que le preparaba su madre la saquen del cuadro. La expectativa no se cumplió y, en marzo de 2021, Natalia ingresó de emergencia al Hospital Regional de Loreto con sus pulmones dañados al 20 %. Para entonces, tenía un embarazo de ocho meses.
A Orlando Muñoz*, su pareja y padre de sus tres hijos, los médicos le dijeron que una cesárea aliviaría en algo la dificultad que Natalia tenía para respirar debido a la Covid-19. El peso y la presión de su abdomen, le explicaron, no ayudaban a oxigenar los pulmones de su esposa. Había que actuar rápido para salvarle la vida en plena cuesta de la segunda ola de la pandemia, la más mortal en Perú, hasta la fecha.
“[En el hospital] me dijeron que no había [condiciones] para hacer una cesárea adecuada. Me decían cosas negativas, que querían salvar a la bebé, pero que no había cama UCI para ella [Natalia]”, contó el hombre a OjoPúblico. En la primera quincena de marzo, las camas UCI eran escasas en Loreto, casi un espejo de lo vivido en la primera ola, entre marzo y mayo de 2020, cuando esta región superó la tasa de letalidad nacional en 1,2 %. El personal asistencial le explicó a Orlando que, luego de la operación, Natalia requeriría de una de ellas para continuar su tratamiento por el nuevo coronavirus. Sin embargo, debido a la sobresaturación del hospital, no había certeza de poder asignarle una a tiempo.
Tras una agonizante espera de tres días —contó Orlando— su esposa accedió a una cama UCI en el área Covid. Permaneció ahí por cinco meses, pero no logró superar al virus. Si bien la atención por el nuevo coronavirus inició durante su última gestación, su deceso no fue clasificado como mortalidad materna, sino como mortalidad materna tardía. Una subclasificación que agrupa las muertes por causas obstétricas directas o indirectas de aquellas mujeres que, luego de 42 días, pero antes del primer año de dar a luz, fallecen. Hasta noviembre de este año, las muertes de 10 mujeres fueron clasificadas de este modo por el Minsa.
En 2020, la Covid-19 se convirtió en una de las causas más recurrentes de la mortalidad materna (15,9%).
“Muchos hospitales del Ministerio de Salud no tienen capacidad para resolver las graves complicaciones que pueden darse en el embarazo. Ese es el gran problema”, dijo a OjoPúblico una fuente especializada en ginecología del Minsa. “Por ejemplo, en el caso de pacientes con Covid-19, cuando se les da la hospitalización adecuada, las pacientes salen. No deberían morir. Pero, si una gestante va a un hospital general, es casi imposible que encuentre una cama UCI para gestantes”, detalló.
Según el Registro Disponibilidad de Camas UCI y Hospitalización de la Superintendencia Nacional de Salud (Susalud), en Perú, las camas UCI están divididas en las siguientes especialidades: adultos, niños y neonatos, pero no hay una separación específica para gestantes. “Hay muy pocas camas UCI específicas para maternidad. Solamente algunas regiones han organizado sus camas UCI maternas. Por ejemplo, Junín, La Libertad, Lambayeque. Y, en determinado momento, también Puno. Lo que hicieron la mayoría de regiones es que todas las camas UCI se concentraron en un solo espacio. O sea, atendieron para todas las condiciones de UCI, y se han utilizado todas las camas UCI que han tenido [de manera indistinta]”, apuntó Guillermo Atencio, director de Salud Sexual y Reproductiva del Minsa.
Existen, además, dos situaciones que han contribuido a la fatalidad de la Covid-19 para las gestantes, según explicó una fuente del Minsa: la demora del paciente o su familia en reconocer la gravedad de su estado de salud y la sobresaturación de los hospitales. “Muchas mujeres han estado llegando muy tarde a los hospitales. Pero encima, ya estando allí, las empiezan a tratar tardíamente. Y si los cuidados para prevenir la neumonía se inician muy tarde, hay poco que se pueda hacer”, explicó.
La atención de las embarazadas requiere también de conocimientos especializados. “Una gestante con un problema de neumonía no es igual a una persona que no está gestando. El manejo requiere de otros parámetros para un tratamiento adecuado. La administración de antibióticos, por ejemplo, [cambia, al igual que] en cuanto al ventilador mecánico y muchos otros parámetros, que hay que tener en cuenta en la madre”, apuntó la misma fuente.
Hay muy pocas camas UCI específicas para maternidad en Perú, dice el director de Salud Sexual y Reproductiva del Minsa.
En este contexto, la vacuna contra la Covid-19 es hoy el principal escudo para las gestantes. Una protección cuya implementación también fue dilatada. Mientras que los adultos mayores de 80 años fueron inmunizados desde marzo de 2021, la vacunación prioritaria a mujeres gestantes de más de 28 semanas, inició recién en junio y, en el caso de las mujeres con gestaciones de 12 semanas, en setiembre de este año.
Según las cifras nacionales, más de 400.000 adolescentes y mujeres en edad adulta llevan gestaciones cada año. Pero, al ser diversos los momentos en los que estas se producen, el Minsa ha establecido la meta de vacunación en 30.000 al mes. Según el portal del Repositorio Único Nacional de Información en Salud (Reunis), al 30 de noviembre de este año, 278.901 mujeres gestantes ya contaban con al menos una dosis, y 109.190 de ellas con sus segundas dosis.
La consulta obstétrica en pandemia: otra larga espera
Guadalupe Sánchez*, de 31 años, es una madre de familia de la Asociación Proyecto Integral, un asentamiento humano ubicado en la zona alta y arenosa del distrito de Santa Rosa, a dos horas del centro de Lima. Su vivienda, como las de sus vecinos, es de material prefabricado y no cuenta con instalación de agua ni desagüe.
El 9 de setiembre de 2020 se enteró de que estaba gestando por segunda vez. Debido a la pandemia, los recursos económicos se hicieron bastante escasos en su hogar. Su esposo, mecánico de profesión, retornaba a sus labores muy lentamente, por lo que ella era la que sostenía su hogar y a su niña de 12 años, con su sueldo de cajera en un supermercado. Aún así, con el test de embarazo positivo, decidió tomar S/ 50 de sus contados ahorros y realizarse la primera ecografía.
“Sabía que era difícil acceder a una cita, por eso es que mi primera ecografía me la realicé en una clínica particular. Luego me fui a la posta de Profam [un centro de salud del Minsa y de la Asociación Pro vivienda - Profam], de aquí de Santa Rosa, anoté el teléfono y saqué mi cita”, narró.
“Cada dos meses me citaba la obstetra. Ya cuando supe que era un embarazo múltiple, me dijo que tenía que trasladar mi atención a un hospital, pero no había cupo en el Hospital de Puente Piedra. Finalmente, casi ya cumpliendo ocho meses es que me logro atender en el Hospital Carrión del Callao. Ahí detectaron que tenía Covid-19”, contó a OjoPúblico, con una de sus mellizas en brazos. Consiguió su atención hospitalaria, recuerda, gracias a una obstetra de una posta de salud del barrio donde vive su suegra, en el Callao. “Mi suegra le rogó a la obstetra, y la obstetra tenía contactos en ese hospital, y entonces mediante ella es que llego al hospital”.
Antes de la pandemia, la normativa sanitaria señalaba que toda gestante debía recibir seis atenciones prenatales (APN), pero con la Directiva sanitaria 131 para la atención en los Servicios de Salud Sexual y Reproductiva durante la pandemia por la Covid-19, publicada el 31 de marzo de 2021, esta se redujo a “al menos” cuatro atenciones presenciales: una en el primer trimestre, otra en el segundo trimestre y dos más en el tercer trimestre. Para el director de Salud Sexual y Reproductiva del Minsa, esto no implica un límite en las atenciones presenciales, sino “una recomendación mínima de lo que debe haber” en las postas de salud. “Estamos poniendo en cada una de las cuatro atenciones, acciones específicas para el monitoreo y la detección de los riesgos que podría tener la gestante”, aseguró Atencio.
Dichas atenciones deben contemplar diversos procedimientos para prevenir o tratar posibles peligros para la salud de la gestante y su embarazo, como la presión alta y la anemia, entre otros males. Asimismo, en estas consultas, la mujer recibe suplementos —como hierro, ácido fólico, minerales y vitaminas— esenciales para un país con altos índices de anemia: 25,3 % de las embarazadas sufre esta afección, de acuerdo con la Encuesta Demográfica y de Salud Familiar (Endes) de 2020.
El número de gestantes a las que se les brindó hierro y otros suplementos necesarios durante la pandemia no ha sido publicado por el Minsa. OjoPúblico solicitó dicha información por la Ley de Transparencia a la Dirección General de Epidemiología del Minsa, pero esta respondió que el sistema de vigilancia epidemiológica de muerte materna “no recoge la información específica al respecto”. La información tampoco ha sido compartida con las organizaciones de la sociedad civil que trabajan en los estudios sobre salud pública y que fueron consultadas para este reportaje.
El 32,6% de las gestantes o puérperas que fallecieron durante el 2020 refirió no haber recibido controles prenatales.
“Es algo que venimos persiguiendo desde hace un tiempo, pero no tenemos la data de exactamente a cuántas personas se les ha dado. Ni siquiera sabemos a cuántas personas se les ha hecho atención presencial, o cuántas han podido ser usuarias de atención virtual. O si ha habido atención extramural [un tipo de prestación en salud donde el personal asistencial es el que se acerca a la comunidad para hacer los controles y asistencias], ese desagregado no lo tenemos”, dijo Elisa Juárez, coordinadora de Monitoreo e Investigación de Promsex.
En 2020, todos los centros de salud de primer nivel suspendieron sus atenciones por consulta externa y se mantuvieron así por más de tres meses, hasta que entre junio y julio de ese año pusieron en marcha la teleconsulta. Además, las estrictas medidas de inmovilización dispuestas por el gobierno para frenar la propagación de la Covid-19 no incluyó, entre las excepciones de movilidad, el desplazamiento para consultas obstétricas, sino únicamente emergencias o urgencias en salud. Durante ese tiempo, más de ocho mujeres gestantes o en puerperio perdían la vida cada semana**.
Según datos del Minsa, el 32,6% de las gestantes o puérperas que fallecieron durante el 2020 refirió no haber recibido controles prenatales, este porcentaje es mayor al registrado el año previo, cuando el 28,5% del total señaló lo mismo. Aunque hasta el tercer trimestre de 2021 los indicadores señalaban que el porcentaje de víctimas de mortalidad materna que no recibió atención disminuyó (21%), solo hay datos concretos de atención en un 51,4% de los casos. En paralelo, hay otro preocupante 27,6% de mujeres sobre las que no se registró información relacionada a su acceso a controles prenatales.
La Directiva sanitaria 131 también dispone la implementación de visitas domiciliarias y la habilitación de casas maternas, unos espacios habilitados por las municipalidades e implementados por el Minsa para asegurar un monitoreo profesional de las gestantes de zonas rurales. Una atención que no aseguran las postas de salud más cercanas a sus lugares de residencia.
Uno de los programas sociales que ayuda en el monitoreo de sus beneficiarias embarazadas es el Programa Nacional de Apoyo Directo a los más Pobres-Juntos, del Ministerio de Desarrollo e Inclusión Social (Midis). No obstante, debido a las medidas de inmovilización, “se exceptuó la verificación de corresponsabilidades en Salud para el año 2020, hasta el primer semestre de 2021”, según indicó dicha institución en una comunicación a OjoPúblico. En la práctica, esto significa que el programa tampoco promovió ni vigiló que las mujeres gestantes más pobres reciban sus controles prenatales.
Si bien Guadalupe* llegó a tener atención en un hospital para su parto múltiple, miles de gestantes peruanas no lo hicieron y dieron a luz en sus domicilios. Ya sea por las largas distancias a los centros de salud, el miedo a contagiarse de Covid-19 o razones culturales.
En total, en 2020 se produjeron 5.903 partos en domicilios, un 56% más que en 2019, según el Sistema de Registro del Certificado de Nacido Vivo en Línea del Minsa. Pese a que a fines de marzo entró en vigor la directiva sanitaria 131 para la atención en los Servicios de Salud Sexual y Reproductiva durante la pandemia por la Covid-19, este año la tendencia ha seguido en aumento: hasta el 30 de noviembre, se registraron 8.552 alumbramientos en domicilios, un 44,8 % más que el registro anual de 2020.
“Los partos domiciliarios ocurren porque, por lo general, no hay servicios. Entonces, es otro indicador que tendrían que mirar como un marcador de la disponibilidad de los servicios o, también, de problemas en el transporte, porque en algunos momentos del año ha habido más colapso o restricciones en diferentes partes del país”, indicó Walter Mendoza, analista del Fondo de Población de las Naciones Unidas (UNFPA) a OjoPúblico.
Precisamente, las regiones donde se han registrado un mayor número de partos domiciliarios hasta noviembre de 2021 —como es el caso de Piura (2.042), Loreto (1.236) y Cajamarca (932)— son, también, las que figuran entre los puestos de mayores índices de mortalidad materna del país. Además, las gestantes que alumbraron en sus domicilios fueron en su gran mayoría (más del 83 %) las más pobres (quintiles 1 y 2 de pobreza), según el Sistema de Registro del Certificado de Nacido Vivo en Línea del Minsa.
Asimismo, se trata de mujeres que no accedieron a formación superior (93,7 %). Una característica que comparten con el 68,8 % de las mujeres que fallecieron durante su gestación o puerperio en el país durante 2020.
Más muertes maternas en las zonas desatendidas
Los especialistas en ginecología coinciden en que, para lograr reducir hasta en 80 % los riesgos de complicaciones de los embarazos, se necesita brindar controles prenatales adecuados. Un esfuerzo que, debido a las características geográficas de varias zonas del país, requiere de estrategias multisectoriales, por tratarse de un problema multidimensional.. Guillermo Atencio La Rosa, por ejemplo, explica que los índices de mortalidad materna han estado históricamente vinculados a “la ubicación geográfica, la baja inversión en salud, razones socioculturales y de desigualdad de género”.
Así, las cifras de mortalidad materna en el país presentan mayor incidencia en algunas regiones, como Loreto y Ucayali, donde los indicadores —hasta noviembre de este año— alcanzaron 140,5 y 90,2 muertes maternas por cada 100 mil nacidos vivos respectivamente. Estos son superiores a los de Lima (62,7 decesos por cada 100 mil nacidos vivos a noviembre). Y, si se considera los datos de 2020 los indicadores de Loreto y Ucayali (223 y 226 RMM, respectivamente) llegaron a cuadruplicar el registro de la capital peruana (50,8 RMM). En otras palabras, las mujeres que viven sus gestaciones en la Amazonía corren un riesgo mucho mayor de morir que aquellas que residen en Lima.
Aunque estos indicadores están enmarcados en un contexto de crisis sanitaria, el problema es estructural. Así lo demuestran las cifras de 2019, cuando Loreto registraba 127 muertes maternas por cada 100.000 nacidos vivos, mientras que Lima, 34,2. Es decir, cuatro veces más. “El problema con las zonas rurales es básicamente que la población está dispersa, y las regiones que tienen más población dispersa es donde, justamente, existe una mayor dificultad [para la atención]”, apuntó Atencio.
Este año, la segunda ola de la pandemia elevó, además, la presión sobre el sistema sanitario de algunas regiones por encima de otras, con consecuencias fatales para sus gestantes. Ese fue el caso de Lambayeque, cuya tasa de letalidad por el nuevo coronavirus es la segunda mayor del país, con un 13,72 %, por encima de la media nacional (9,02 %). Esto coincide con el elevado crecimiento de sus indicadores de mortalidad materna: de acuerdo con los datos registrados hasta el 20 de noviembre pasado, la región tiene una RMM de aproximadamente 201,7 muertes maternas por cada 100.000 nacidos vivos. En otras palabras, una tasa solo comparable al registro de 2020 en Loreto y Ucayali.
El número de médicos por habitante es otro de los factores gravitantes en los problemas registrados en estas regiones: Loreto cuenta con apenas 8,16 médicos por cada 10.000 habitantes. Se encuentra, así, solo por encima de Piura (8,01) y Cajamarca (8,12), mientras que Lima tiene 19,46 médicos por cada 10.000 habitantes, según cifras del Observatorio de Recursos Humanos en Salud del Perú de 2020, publicado en julio de 2021.
“[En Loreto] tenemos que el 70 % de nuestros establecimientos son puestos de salud y, en estos puestos, solo hay uno o dos técnicos como máximo. La idea es tener una política de contar con profesionales [de la salud] en estos lugares alejados. Puede ser un médico, un enfermero, un obstetra”, señaló a OjoPúblico Henry Daza, coordinador Regional de Salud Sexual y reproductiva de la región Loreto.
Daza sostuvo que un equipo profesional más amplio ayudaría a mejorar la respuesta ante los casos de riesgo para las gestantes. Un pedido que, aseguró, ya se ha realizado ante las autoridades, pero no ha sido contemplado por la baja densidad poblacional de la mayoría de estas zonas. “Las autoridades argumentan que en esas zonas alejadas solo viven 100 personas. Pero es una zona alejada, que no vas a llegar si la emergencia se presenta. Pero, si tuvieras un profesional ahí, sí vas a poder resolver los problemas”, agregó.
Dos días antes de la Navidad del 2020, Mariela Castro*, de 30 años, murió de una hemorragia después de parir a su segunda hija. Sus últimos días de gestación los había pasado en la casa materna de Huácar —al suroeste de la capital de Huánuco—, fuera de su hogar, en la rural Angasmarca, para tener una atención oportuna ante alguna complicación del embarazo.
Aún con su gestación puesta en manos del personal asistencial de la casa materna, la salud de Mariela se complicó. El diagnóstico inicial fue ruptura prematura de membranas, que es una emergencia obstétrica debido a que, ante la pérdida de protección de la membrana amniótica, existe el riesgo de que la madre y el feto sufran contaminación con los gérmenes del cuello uterino. Según información de la hoja de referencia, la paciente se mantuvo por más de 31 horas con dicho diagnóstico, hasta que llegó al hospital materno infantil Carlos Showing, de Huánuco, a más de una hora y media de Huácar.
En este nosocomio, Mariela fue sometida a una cesárea. Aunque en la hoja de referencia no se especifican las causas, se detalla que la paciente hizo un cuadro de Coagulopatía Intravascular Diseminada (CID) postcesárea, una grave hemorragia que no cedió ante los esfuerzos del personal médico.
En 2020 se produjeron 5.903 partos en domicilios, un 56% más que en 2019.
Ante la emergencia, los médicos deciden trasladar a Mariela al Hospital Hermilio Valdizán, también en Huánuco, donde finalmente falleció. “Ella estaba sana. No entiendo cómo, si tantas mujeres son operadas y salen bien, por qué mi hermana no”, se lamenta Vilma, hermana de la víctima.
La muerte de Mariela, cuyo caso fue llevado por los familiares a la Defensoría del Pueblo, es aún incomprensible para sus deudos, quienes esperan una respuesta por parte de las autoridades judiciales. En tanto, la información que maneja este órgano estatal detalla que, en la hoja de referencia de la paciente, se registra “una demora de más de cinco horas en el traslado de la casa materna hasta el establecimiento de salud debido a que la paciente y los familiares se negaron, aún cuando el diagnóstico (Ruptura Temprana de Membranas) ya tenía más de 31 horas”.
Vilma considera que dicha ruptura se debió a una manipulación indebida por parte de los profesionales de la casa materna, por lo que los responsabiliza de la muerte de su hermana. Mientras que, el personal asistencial de Huácar se reafirma en que el traslado al hospital —presuntamente frenado por los familiares— pudo haber hecho la diferencia entre la vida y la muerte.
“[La paciente] no quería ser referida, ni ella ni su esposo. Nos hemos demorado en referir porque acá [en Huácar], la gran mayoría de la población, por su idiosincrasia, temen que le hagan cesárea. [Piensan] que ellas ya no van a poder hacer nada de sus cosas”, explicó a OjoPúblico Cristina Lucas Fernández, jefa del establecimiento de la microrred de salud de Huácar.
Otra circunstancia, no menos importante, es el contexto en el que se produjo esta muerte. En diciembre de 2020 el país se enfrentaba a la cuesta de la segunda ola, y el hospital Carlos Showing atendía tanto a madres contagiadas del nuevo coronavirus, como a madres libres de esta enfermedad. “La señora también tenía miedo a la Covid. Aún cuando se le dijo que iba a ir a un área que no era Covid, tenía miedo de contagiarse”, agregó Lucas Fernández.
¿Por qué la mortalidad materna sigue en aumento?
Si bien este año varios de los establecimientos de salud han reanudado sus atenciones, los números de muertes maternas hasta noviembre revelan que el problema está lejos aún de resolverse. La norma establece la reapertura de los establecimientos, sin embargo, la representante de los obstetras criticó que esta no brinda disposiciones claras.
“Cada establecimiento adaptó la reapertura de sus servicios como pudo. Prácticamente, los obstetras nos hemos tenido que adaptar a esta situación, adecuar los servicios. En un inicio, dar la atención utilizando la tecnología de la información a través de la teleconsulta, el telemonitoreo, la telemedicina, la teleorientación y, luego, ya con citas espaciadas para poder brindar esa atención”, dijo la decana del Colegio de Obstetras.
Otro de los factores vinculados a las elevadas cifras de muertes maternas es la falta de personal asistencial que, por motivos de comorbilidad o por edad, accedieron a licencias de salud para prevenir un posible contagio del virus. “Esto ha significado aproximadamente la disminución de un 30 % o 40 % del personal que da atención materna”, afirmó Pérez.
Una cifra que confirmó Atencio, de la Dirección de Salud Sexual y Reproductiva del Minsa, quien señaló que la afectación del trabajo presencial del personal de salud para los servicios de salud sexual y reproductiva ha sido de un 30 % en promedio, en el ámbito nacional. “[Ese porcentaje] todavía no ha logrado incorporarse para continuar la atención”, indicó.
Perú rural: menos personal de salud, pero más licencias
El retorno del personal de salud que se acogió a licencias por Covid-19 sigue siendo bajo, según información de la Dirección de Recursos Humanos del Ministerio de Salud a la que tuvo acceso OjoPúblico. Esto se evidencia, sobre todo, en zonas rurales. El pico de licencias —si se considera las con goce y sin goce de haber— se dio en agosto de 2020, con 11.151 licencias ejecutadas a profesionales de la salud, entre los que se cuentan a médicos, enfermeros, obstetras, nutricionistas y técnicos especializados, entre otros.
A setiembre de 2021, es decir 13 meses después del pico de licencias, solo se habían reinsertado 4.773 profesionales de salud a sus funciones —lo que representa al 42 % del total—, y 6.738 continuaban con licencias.
La situación se torna más preocupante al revisar la proporción de licencias de acuerdo al ámbito geográfico. Según este análisis, los recursos humanos en salud de todo tipo asignados a zonas rurales son los que más licencias han obtenido. En agosto de 2020 estas excedencias acumularon su mayor pico, con 23.832 licencias. Esto representó al 95 % del total de licencias otorgadas a nivel nacional. No obstante, hay que considerar que en este registro por ámbito geográfico se agrupa tanto al personal de salud como al administrativo.
A octubre de este año, el Observatorio de Recursos Humanos en Salud del Minsa contabilizaba a 16.641 profesionales de la salud con licencias con goce de haber. De todos ellos, 1.618 eran médicos, 2.524 eran enfermeros y 779, obstetras.
Elisa Juárez, de Promsex, cuestionó las razones por las que los establecimientos de salud aún no regresan a la normalidad. “Todos los servicios del país se han abierto: desde las ventas en las tiendas, [hasta] los cines y los casinos. Pero vemos que no han llegado todavía a volver a la normalidad los servicios de salud ¿no?, lo cual definitivamente nos deja algunas cosas que pensar, porque los prestadores de salud fueron los primeros en recibir vacunas y ya están en la tercera dosis”, apuntó la investigadora en una entrevista con OjoPúblico.
De acuerdo a cifras del Minsa, el 93% de la población objetivo de médicos ya cuenta con una tercera dosis. En tanto que, según estadísticas del Colegio de Médicos del Perú, la vacunación con ambas dosis ha alcanzado una reducción en la mortalidad de estos profesionales de hasta un 95%.
Los especialistas en epidemiología señalan que, aún cuando el país avanza a buen ritmo en la vacunación contra la Covid-19, la proximidad de una tercera ola parece inminente. La experiencia de casi dos años pandémicos revela que las gestantes y puérperas peruanas corren mayor o menor riesgo según sus zonas de residencia, nivel de pobreza y nivel educativo. En este contexto, urge que las autoridades sanitarias y los gobiernos locales miren lo que, hasta hoy, parece invisible: detrás de cada número, tasa o razón, hay recién nacidos que inician una vida sin sus madres.
* Camila Gianella es psicóloga especializada en salud pública
*Los nombres de las gestantes y sus familiares fueron modificados para preservar su identidad.
*Con la colaboración de Yoselin Alfaro, Geraldine Santos, Katya Zevallos, Magaly Estrada y Karim Chacón.
 Tienes reportajes guardados
Tienes reportajes guardados















